
時過境遷的明日黃花
筋骨痠痛、肌肉緊繃、肩膀疼痛,很多人直覺想到:「是不是應該做X光檢查,看骨頭有沒有出問題?」
事實上,受關節肌肉疼痛所苦的病患,多數沒有傷及骨頭!反而是關節週遭的肌筋膜、肌腱韌帶或是神經出問題,進而造成疼痛。
而大家熟知的X光檢查,其實並不能直接檢查出肌腱韌帶或是神經的問題。過往的診斷及治療,很多時候是憑著醫師的經驗。
記得住院醫師時期常看前輩摸一下病人的身體就下針,確實也針到痛除。然而我常常心想,前輩們累積了數十年的經驗所以可以下針如有神,我要怎麼快速提升自己的能力、解除病人的疼痛呢?

不斷進步的醫學
肌肉骨骼超音波是透過聲波穿透組織反射成像,顯示關節肌肉肌腱及神經的狀況。
就像內科醫師使用聽診器聽診,致力疼痛治療的復健科醫師透過超音波,從黑與白之間的奧秘(註:肌肉骨骼超音波的影像是以黑與白兩色呈現),診察關節、肌肉、韌帶及神經的狀況。
超音波從1950年代就已經開始應用於醫療領域,並不是新奇的技術,然而過往的肌肉骨骼超音波因為顯像技術不盡完善,而常常無法明確診斷、有時候需要加上醫師想像力。
肌肉骨骼超音波的顯像技術近年來飛速發展,讓醫師可以更準確的診斷及治療。如果說聽診器是內科醫師的三隻手,肌肉骨骼超音波,可以說是致力疼痛治療復健科醫師的第三隻眼。
改變成真:超音波導引注射
超音波導引注射,其實就是當年想給病人最好疼痛治療的我,最好的答案。隨著肌肉骨骼超音波顯像的改善,學界關於超音波導引注射的研究不斷演進,甚至改變了很多行之有年的治療方法。腕隧道症候群的成因是因為正中神經被壓迫,過去的標準治療方法是類固醇注射或是開刀,近年研究發現,在超音波導引下,將葡萄糖水注射到正中神經周圍做神經解套術,讓被沾黏擠壓的正中神經解除束縛,治療效果比起傳統的類固醇注射更好也更持久,而副作用幾乎是沒有。
這樣的進步是讓人振奮的,作為醫師,能有更好的武器幫病人解除疼痛,其實是很開心的,同時也慶幸自己在這個時代行醫,跟著時代浪潮一起前進。
讓證據說話:超音波導引注射真的比較好嗎?
有研究比較超音波導引注射vs.手感找病灶注射兩種方法治療肌腱炎,結論是超音波導引注射對疼痛緩解的效果好很多!因此超音導引注射就像天山雪蓮,精進研究後可以快速提升內力,也減少從病人身上試誤學習、讓病人少受罪。
超音波導引注射比徒手打針的效果好很直覺,然而如果把超音波導引注射跟行之有年的X光透視導引注射(Fluoroscope-guided injection)比較呢?
以腰椎神經根注射為例,研究顯示,超音波導引注射可以達到跟X光透視導引注射類似的效果。
也許你覺得,只是跟別的治療方法效果差不多,有什麼好說嘴的!但是請注意,X光透視導引注射通常是在手術室執行,同時病人還要接受X光輻射。
此外,機動性的差異很大,既然X光透視導引注射是在手術室執行,通常需要另外安排時間治療,也許下週、也許下個月,那現在真的很痛怎麼辦?還要繼續忍耐嗎?
超音波導引注射的機動性就大很多,復健科醫師的診間通常會配置超音波,確定病灶後,如果要執行超音波導引注射,只要解釋後病人同意,當次門診就可以執行,我常跟受下背痛或膝蓋疼痛所苦的病人笑說:「等等處理完,你就可以開心地走出這個診間了!」
當然不太可能一次治療就完全解除疼痛,但很多時候,超音波導引注射確實可以快速的先幫病人度過最痛苦的時期,也才能進入後續的物理治療及運動訓練。
然而要注意的是,超音波有它的侷限,還是有些區域無法清楚顯像,導引注射就會有難度,例如頸部的硬膜上注射,使用X光透視導引還是比較安全的。因此,接受注射前請詳閱公開說明書,與你的醫師仔細討論唷!

三十分鐘還是三分鐘?
有個故事是這樣的,小明找鎖匠開鎖,鎖匠A努力的滿頭大汗、忙了三十分鐘終於把鎖打開了,小明覺得鎖匠A很辛苦,於是開心地付了費用。又有一次,小明找了另一個鎖匠B開鎖,鎖匠B花了三分鐘就把鎖打開了,小明覺得鎖匠B才花三分鐘就要收這麼高的費用,真的是搶劫。
你如果被鎖在門外,會想要找鎖匠A還是鎖匠B呢?
每個人的時間都有限,疼痛也是真實的。
對復健科醫師來說,多數疼痛都有背後的問題,我們希望盡快解除病人的疼痛,才能進入下一個階段的復健及運動訓練,處理根本性的問題。
超音波導引注射因使用的針劑不同,有時候會需要自費治療,這也是醫師的無奈。其實,如果只是要追求利益,病人的疼痛一直拖著反覆看診,對醫療院所的利益才更大(糟了,不小心說太多了)。
記得聽過前輩感嘆的說:「有病人在別的地方做了好久的復健都沒有好,我幫他注射了一次就好,雖然是自費治療,其實前面幫他做了好久無效復健的院所賺的錢還比較多⋯⋯。」
真正的醫師治療病人不會著眼於利益,而是怎麼做才能使病人恢復得更快、更好。健保跟自費醫療各有好處,並不是健保就一定差、自費就一定好。
跟你的醫師好好討論,找出最適合的治療計劃,才是最重要的事。

仁仁好關鍵
1. 受關節肌肉疼痛所苦的病患,多數沒有傷及骨頭!反而是關節週遭的肌筋膜、肌腱韌帶或是神經出問題
2. 超音波如同復健科醫師的第三隻眼,能讓醫師更精確診斷、更精準的將藥物注射到病灶
3. 健保與自費治療各有好處,請跟你信任的醫師好好討論治療計畫
參考資料
- Jobe, F. W., & Pink, M. (1993). Classification and Treatment of Shoulder Dysfunction in the Overhead Athlete. Journal of Orthopaedic & Sports Physical Therapy, 18(2), 427–432. https://doi.org/10.2519/jospt.1993.18.2.427
- Yiannakopoulos, C. K., Megaloikonomos, P. D., Foufa, K., & Gliatis, J. (2019). Ultrasound-guided versus palpation-guided corticosteroid injections for tendinosis of the long head of the biceps: A randomized comparative study. Skeletal Radiology, 49(4), 585–591.
- Gofeld, M., Bristow, S. J., Chiu, S. C., McQueen, C. K., & Bollag, L. (2012). Ultrasound-Guided Lumbar Transforaminal Injections. Spine, 37(9), 808–812.
歡迎社群分享。如需全文轉載編輯,請與我聯絡
drpainlesstw@gmail.com,禁止修改文章內文,禁止商業使用,轉載必須註明原作者名稱並且附上原文連結。陳渝仁醫師保留著作權 © Yu-Jen Chen all rights reserved
/wp-content/uploads/2022/04/仁生復健_視覺識別系統.png
0
0
admin
/wp-content/uploads/2022/04/仁生復健_視覺識別系統.png
admin2022-06-07 13:17:342022-07-14 19:45:30疼痛治療醫師第三隻眼—談超音波導引注射
「增生療法 (prolotherapy)」近年來知名度迅速上升,受肌肉骨骼關節疼痛所苦的患者一定聽聞過增生療法,然而坊間關於增生療法的鄉野奇談所在多有;另一方面,由於增生療法屬於自費項目,偽裝成衛教文章的商業廣告更是不勝枚舉,以下介紹增生療法的前世今生,希望讓考慮接受增生療法的你,對增生療法多一些認識。
什麼是增生療法?
增生療法是以局部注射的方式,刺激身體的組織修復,達到「增」加「生」長的結果。有點難懂對不對,我們換個方式說。
打個比方,房子漏水可能持續很久沒有被發現,直到有天你覺得水費帳單比隔壁鄰居高出不少,於是徹底檢查屋子,終於發現了漏水的管線,因此想方設法找水電師傅來修理管線。漏水的管線就像是受傷的組織,會造成疼痛(水費帳單),發現漏水的管線之後,你自己不會修理,於是想透過各種方法(增生療法)請師傅(修復因子)來抓漏,希望下個月的水費帳單可以回到正常。
增生療法的過去
增生療法的歷史可以追溯到西元前十四世紀的埃及,埃及人使用灼熱的鐵治療腿受傷無法活動的動物,就是透過人為的傷害去誘發身體的自我修復機制。
現代增生療法的科學化,奠基於二十世紀中葉,George Hackett醫師發現許多因外傷接受手術的病人,雖然手術成功,但仍受慢性疼痛之苦,而疼痛的來源很多是來自包括肌腱、韌帶等軟組織。
George Hackett醫師發現將刺激性物質例如高濃度葡萄糖注射入受損的軟組織,竟然可以緩解疼痛,於是開始研究背後的原理跟可能的應用,爾後關於增生療法的研究如雨後春筍般出現,促成增生療法科學化、成為現代西方醫學的一環。
發展到今天,增生療法的注射物質已經不只是高濃度葡萄糖,還包括高濃度血小板血漿 (Platelet-rich plasma, PRP)及羊膜/絨毛膜萃取物(dehydrated human amnion/chorion membrane)甚至自體幹細胞,佐證其療效的文獻也越來越多。

舊時堂前燕,飛入你體內
很多人開始聽聞增生療法,是新聞報導許多知名運動員曾接受過增生療法治療,例如老虎伍茲(Tiger Woods)、科比·布萊恩(Kobe Bryant)都曾接受過增生療法治療關節肌腱韌帶的損傷。
運動員長期高強度且高頻率的使用關節肌肉,難以避免留下許多傷害及疼痛,然而類固醇及消炎藥的使用,要考量禁藥檢出以及藥物對組織的傷害等等問題,因此增生療法特別適合運動員。
早在十多年前,增生療法就已經普遍用於運動員,時至今日隨著超音波機器及相關醫學研究的進步,加上運動風氣的盛行,越來越多醫師能為病人評估並執行增生療法治療。
過去只在菁英運動員間流傳的增生療法,現在你我都可以接受治療。看到這裡,有沒有想把舊傷好好處理,下次比賽有更好的表現?
然而,關於增生療法的資訊多到讓人眼花繚亂,以下我們簡單的認識增生療法的種類,以及增生療法的效果。

「增」生療法是什麼增加了?
增生療法的目的是啟動身體的自我修復機制、提升身體的穩定度,進而緩解疼痛,而各種注射藥劑會有不同的作用機轉。
傳統的高濃度葡萄糖是透過物理性的刺激,破壞部分細胞,使局部的血流增加、造成發炎反應,吸引幫助組織修復的細胞到缺乏血流供應的肌腱韌帶組織工作。
回到開頭說過的房子漏水比喻,受傷的組織好比漏水的管線,管線無法自己呼叫抓漏師傅來修繕,注射高濃度葡萄糖創造一個發炎反應,就是大聲疾呼,召喚師傅到這裡來幫忙。然而有兩個問題:
- 即使喊破喉嚨,師傅不一定聽得到
- 師傅到達漏水的地方,如果師傅沒有帶新的水管,可能也沒有辦法更換管線
PRP跟高濃度葡萄糖的不同之處,就在於解決了上面兩個問題。

高濃度血小板血漿,縮寫是PRP,製作方法是抽出自己的血液,離心純化後,取出高濃度血小板及生長因子,注射到病灶處。生長因子會誘發發炎修復反應,而血小板內的顆粒細胞會釋放出組織修復必須的蛋白質。因此相較於高濃度葡萄糖,PRP豐富的生長因子就像用Line發群組通知師傅漏水的地點,還幫師傅準備了可供替換的管線!
然而傳統的PRP不一定能夠達到足夠的血小板及生長因子濃度,因此發展出兩類新一代的製備方法:
- 生醫級PRP:自動化離心搭配光學感測,針對不同血品狀況分離出高濃度的血小板及生長因子,可以製備更為穩定高濃度的血小板血漿,因此是許多菁英運動員的選擇
- 生長因子凍晶:先抽血再將血小板及生長因子製備成可長期保存的凍晶,注射時將凍晶與無菌溶液混合,再注射到患處。好處是可以一次抽血、分次使用,而且製備時會確保每瓶凍晶中血小板的數量有十億顆,此外也會檢測生長因子的濃度。
然而PRP有一個先天的缺陷。PRP雖然發出緊急召喚身體修復大軍的訊號,同時自帶修復因子,但是如果身體狀況不佳或是年紀稍長,自身的修復因子可能不夠力,純化出的修復物質比起年輕人還是有差距,因此難以修補受傷的組織。
近年引進台灣的羊膜/絨毛膜萃取物有機會彌補PRP的缺陷。羊膜/絨毛膜萃取物來自捐贈者的羊膜,自帶豐富的生長因子及修復物質;既然是來自初生的胎兒,裡面的生長因子跟修復基質(scaffold)理論上都比PRP來得多又好。羊膜/絨毛膜萃取物是較新的增生療法注射藥劑,雖然文獻研究比較少,引進台灣的時間也比較短,是許多醫師寄與厚望的新一代增生療法利器。目前常用的進階增生療法注射藥劑,比較如下圖:

增生療法真的有效嗎?
關於增生療法,復健科醫師最常被問的兩個問題是:
「增生療法打了就會好嗎?」
「我打了好多次增生療法,怎麼沒有改善?」
增生療法的效果很大程度跟身體自我修復機制有關,也跟疾病的嚴重度以及使用的注射藥劑有關,最重要的是,造成傷害的原因如果沒有移除,疾病勢必難以根治。例如長期彎腰抬重物,就算天天打PRP可能效果都不會太好。
雖然沒辦法保證療效,但至少應該要確定有將藥物準確的注射到病灶,而超音波導引注射是一個很重要的方法,可以確保治療的精準度。
此外,增生療法不是治療的全部,後續的生活調整(避免造成傷害的習慣動作)、運動治療及營養補充也很重要,請不要對增生療法抱持幻想,彷彿一針下去就藥到病除。太過美好的童話,通常都是騙局,如同有著過多保證的醫療行為,常常會帶來失望。好好的跟你的醫師討論治療計畫,一步步將痼疾連根拔起,才是恢「復健」康過程最快的道路。

仁仁好關鍵
- 增生療法是以人為方式造成外來的小傷害,啟動身體的自我修復機制、提升身體的穩定度,進而緩解疼痛,達到「增」加「生」長的結果
- 常用的增生療法的注射液包括高濃度葡萄糖、高濃度血小板血漿 (PRP)及羊膜/絨毛膜萃取物,優缺點如內文圖表
- 增生療法搭配超音波導引注射能提升精準度
- 增生療法不是治療的全部,後續的運動治療及營養補充一樣重要
參考資料
- Cox, L. (2010, April 7). Tiger Admits to Platelet-Rich Plasma Therapy, What’s That? ABC News. https://abcnews.go.com/Health/Technology/tiger-woods-admits-platelet-rich-plasma-therapy/story?id=10303312
- 2.Lehrer, J. (2012, April 16). Why Did Kobe Go to Germany? Grantland. http://grantland.com/features/kobe-bryant-dr-chris-renna-regenokine-knee-treatment/3.Road to Prolotherapy: An Athlete’s Prolotherapy Story. (2017, September 19). Journal of Prolotherapy. http://journalofprolotherapy.com/road-to-prolotherapy-an-athletes-prolotherapy-story/
歡迎社群分享。如需全文轉載編輯,請與我聯絡
drpainlesstw@gmail.com,禁止修改文章內文,禁止商業使用,轉載必須註明原作者名稱並且附上原文連結。陳渝仁醫師保留著作權 © Yu-Jen Chen all rights reserved

多數人都受過肌肉骨骼關節疼痛之苦。據統計,美國一年因肌腱、韌帶、關節及肌肉受傷的就診人次超過一億次。
肌腱是肌肉末端連接骨頭處,韌帶是連接骨頭與骨頭的堅韌軟組織,關節是由軟骨包覆的骨頭轉折處,肌肉則負責身體發力以及核心穩定等工作。
以上四者共同的的特色是要承擔很大的壓力,因此可能急性受傷,也可能因長期勞損,造成退化甚至撕裂。受傷如果可以休息讓身體自己修復那就好,然而很多區域,例如阿基里斯腱、膝蓋內側副韌帶、膝關節等,血流供應相對不足,因此常常難以自我修復,演變為造成慢性疼痛的舊傷。
為什麼需要增生療法?
傳統用於治療肌肉骨骼關節疼痛的主要方法包括消炎藥及類固醇注射,在急性期效果很好也有它的必要性,然而研究發現,慢性的肌腱韌帶受傷,其實組織中並沒有發炎細胞,主要的病因其實是勞損退化,以及膠原蛋白等結構的損傷。
既然沒有發炎細胞,用消炎藥及類固醇消炎就沒有太大意義,反而該強化受傷的組織,而這就是增生療法的目的。舉最常使用的增生療法,高濃度血小板血漿 (PRP)為例,將PRP注射到肌腱韌帶關節處,PRP富含的生長因子會呼叫身體的工兵組織啟動修復過程,也會促進局部微血管增生增加血流供應,而我們知道血小板跟凝血反應有關,其中的凝血蛋白也在修復過程中出一分力。
是不是注射完PRP就一勞永逸,坐等康復呢?當然不是。成功的增生療法除了注射,還包括後續循序漸進的復健運動,試想受傷的組織一修復就被過度使用,不久後可能再度受傷。
PRP注射後的痠脹感通常在注射後48小時會消退,少數人會持續將近兩週。痠脹感緩解後,便可逐漸開始復健訓練。若某個復健運動會造成劇烈疼痛,就應該調整,復健運動不是做得越痛越有效。原則上做復健運動時有一些緊繃感是合理的,但不能過度疼痛,否則可能傷害到修復中的組織。
下面用腳踝韌帶撕裂經過PRP注射治療後的復健訓練為例,讓大家了解PRP注射後的復健訓練療程。

PRP治療後的復健訓練
第一階段 (0 ~ 3天)
- 痠脹感緩解後開始主動活動度訓練,例如腳踝空中轉圈、寫英文字母
- 要注意的是,活動度伸展訓練不要做到極限甚至感到疼痛,感覺緊繃即可
- 注射部位避免承重。例如治療腳踝,走路時應以枴杖輔助或是將身體重量以好腳支撐


第二階段 (3 ~ 7天)
- 繼續主動活動度訓練,一次五分鐘,一天做三次
- 若治療下肢,以上肢的訓練為主;若治療上肢,以下肢的訓練為主
- 以治療腳踝而言,可以逐漸增加步行時間,但仍主要以好腳承受身體重量
第三階段 (7 ~ 14天)
- 開始等長肌力訓練。「等長」的意思是肌肉以正常的長度出力,因此腳踝的向下踩及向足背方向出力的肌力訓練都以踝關節呈90度的狀態進行。


第四階段 (14 ~ 21天)
- 伸展受傷的肌肉肌腱,維持20 ~ 30秒,做3 ~ 4次,一天至少一個循環
- 以等長向心收縮肌力訓練為主,視情況加上離心收縮肌力訓練,例如在階梯邊緣做腳跟提起
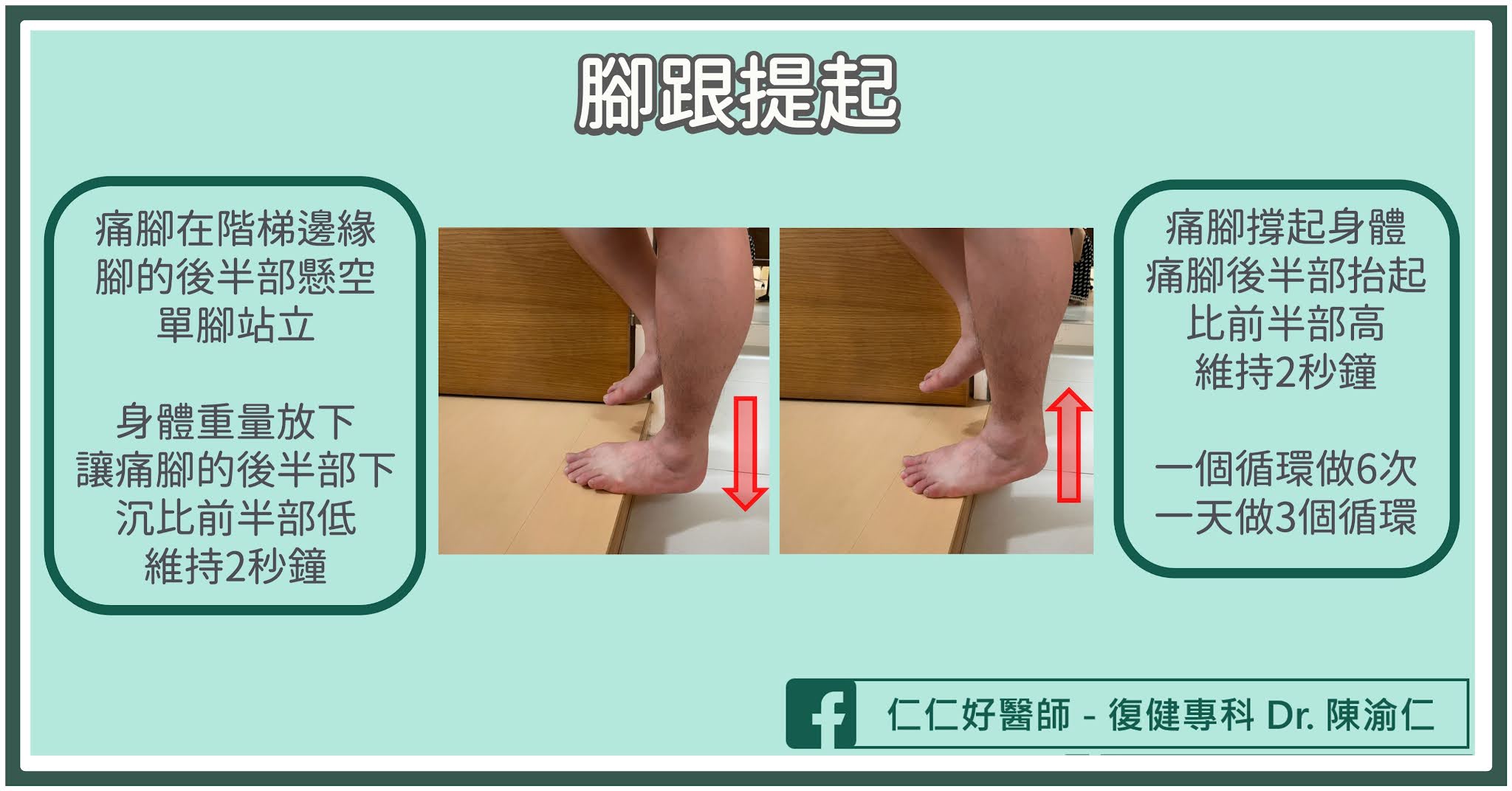
第五階段 (21 ~ 28天)
- 動態肢體控制、平衡訓練,例如單腳站在不穩的平面
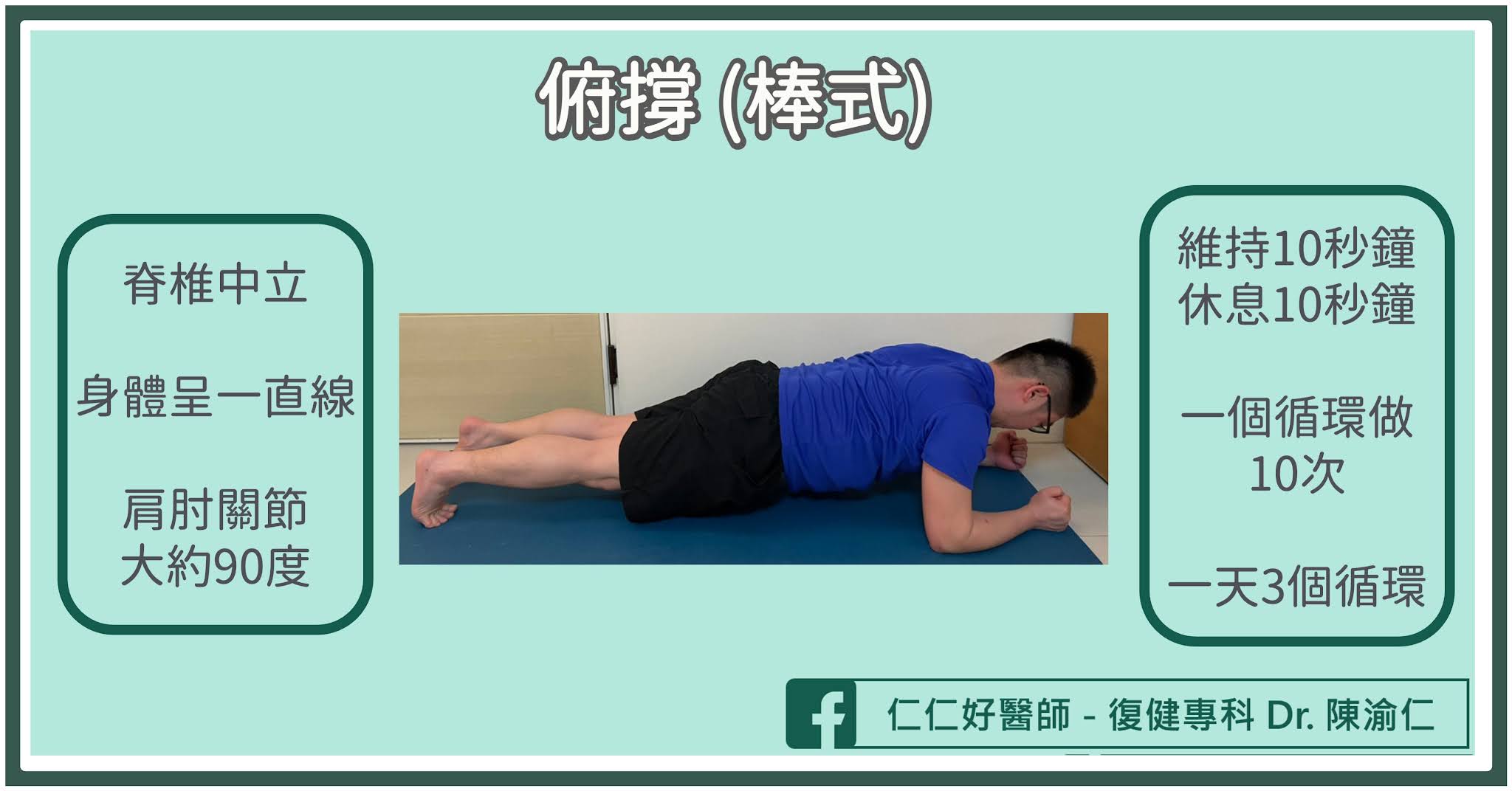
- 逐漸增加運動的時間及強度
- 核心肌群訓練

第六階段 (28天 ~)
- 特定/專項運動訓練,例如行進間改變方向、旋轉等動作
結語
接受PRP增生注射治療後,要循序漸進復健訓練,才能達到組織修復、減輕疼痛及改善功能的目標。上述為PRP治療後的復健訓練原則,個人狀況需視受傷程度及所從事的運動而調整,請跟你的醫師攜手合作,一同在恢復健康的道路前進。

參考資料
- Mishra, A., Woodall, J., & Vieira, A. (2009). Treatment of Tendon and Muscle Using Platelet-Rich Plasma. Clinics in Sports Medicine, 28(1), 113–125.
- Jansen, E. E., Braun, A., Jansen, P., & Hartmann, M. (2021). Platelet-Therapeutics to Improve Tissue Regeneration and Wound Healing—Physiological Background and Methods of Preparation. Biomedicines, 9(8), 869.
- Nguyen, R. T., Borg-Stein, J., & McInnis, K. (2011). Applications of Platelet-Rich Plasma in Musculoskeletal and Sports Medicine: An Evidence-Based Approach. PM&R, 3(3), 226–250.
歡迎社群分享。如需全文轉載編輯,請與我聯絡
drpainlesstw@gmail.com,禁止修改文章內文,禁止商業使用,轉載必須註明原作者名稱並且附上原文連結。陳渝仁醫師保留著作權 © Yu-Jen Chen all rights reserved

美美為了重要的專案連續加班了一個月,整天在電腦前奮戰,然而就在專案進入尾聲時,美美開始肩頸痠痛,但是跟以往的肩頸痠痛不同的是,這次的痠痛一路延伸到手臂,甚至還伴隨麻麻的感覺,手還使不太上力,美美很擔心自己是不是中風,趕緊到復健科求診。
醫師做了些檢查後問美美:「最近是不是睡不好,手放在肩膀以上才比較舒服?」
「沒錯沒錯!醫師我是中風嗎?我還不到40歲耶…」美美很驚訝醫師知道自己的狀況。
「放心你不是中風,可能是頸椎神經根病變」醫師解釋著希望緩解美美的焦慮。
「不是中風怎麼會感覺痠痛還麻麻的呢?」美美還是有些擔心。
「神經受傷的痠麻痛是身體的自我保護反應,要讓你知道現在處於受傷狀態,而無力是因為頸椎神經根跟上肢的運動功能有關」醫師解釋症狀的緣由
「那我會好嗎?需要開刀嗎?」這是美美最想知道的問題。
「你的狀況經過適當的治療,多數人可以痊癒,不用開刀」
美美聽到這裡,終於放下心中的大石,放心多了。
什麼是「頸椎神經根病變」?
頸椎神經根病變顧名思義,是頸椎神經受到壓迫或其他傷害造成的病變。由於頸椎神經跟頸部、上肢、肩膀及上背部的感覺及運動功能有關,因此頸椎神經根病變的症狀包括:
- 痠麻痛:主要在頸部、上肢、肩膀、上背部及前胸。前胸的麻痛有時會被誤以為是心肌梗塞或是乳房疾患
- 感覺異常:不一定會有,而且範圍不很明確,主因是頸椎神經支配的感覺區域互相重疊,例如A部位由B跟C神經共同支配,若B神經出問題,因為C的功能還在,所以A部位的感覺不會完全異常
- 上肢肌力下降
頸椎主要由7個椎體、8條頸椎神經根、及作為緩衝墊的椎間盤組成。頸椎神經根源自脊髓,經過椎體之間的神經孔,再往遠端支配頸部及上半身的感覺與運動功能。
20世紀早期,醫界普遍覺得頸部及上半身的感覺與運動功能異常主因是臂神經叢(註:由第5~8頸椎神經,及第一胸椎神經組成的神經叢)受到前斜角肌的壓迫,因此標準治療法是切開前斜角肌。直到40年代,才發現這些常見的頸部、上肢、肩膀及上背部痠麻痛,肇因於頸椎神經根病變,那為什麼會頸椎神經根病變呢?

為什麼會頸椎神經根病變?
頸椎神經根病變可以分成壓迫性及非退化性兩大類,以壓迫性病變為主。頸椎神經根壓迫性病變分為兩大類:頸椎退化及椎間盤突出
- 頸椎退化:頸椎退化主因是年紀。椎間盤作為脊椎之間的緩衝墊,在人類中年時含水量高達90%,因此就像柔軟的橡皮墊可以分散脊椎的壓力;然而隨著年紀漸長,含水量逐漸下降,到了80歲椎間盤的含水量僅剩69%,脊椎承受的壓力逐漸累積,可能造成韌帶肥厚、骨刺增生或椎間孔(神經根的出口)狹窄,因此壓迫頸椎神經根。
- 椎間盤突出:當椎間盤隨著年紀漸長、結構強度下降,以及不當的姿勢(例如低頭打電腦滑手機)造成過度的壓力,椎間盤可能突出甚至破裂。由於椎間盤的前後由強度較強的韌帶包覆,受到壓力的椎間盤自然由壓力較小的側面突出,進而壓迫由頸椎側面走出來的頸椎神經根。根據統計,椎間盤突出壓迫造成的頸椎神經根病變佔所有病人的22%。
- 非退化性的頸椎神經根病變則包括帶狀皰疹、腫瘤壓迫等原因。
一分鐘判斷是不是頸椎神經根病變
- 頸部往背部伸展,再轉向有症狀側
- 施測者壓受試者的頭,施加由上而下的壓力
- 若誘發頸部至上肢的痠麻痛,則可能是頸椎神經根病變

- 肩膀由側面抬高,手掌放在頭上
- 若原本的症狀緩解,則可能是頸椎神經根病變

頸椎神經根病變怎麼辦?
頸椎神經根病變是臨床診斷,意思是原則上醫師可以根據症狀及測試結果診斷是頸椎神經根病變。影像檢查以核磁共振(MRI)最為準確,可以清楚顯示周圍軟組織及椎間盤,然而由於許多人有無症狀頸椎退化及椎間盤突出,因此核磁共振只能輔助診斷,而非做出最終診斷。研究顯示,讓沒有頸椎神經根病變症狀的人去做核磁共振,65歲以上的人有超過一半有椎間盤突出,因此核磁共振可能會造成過度診斷。
另一個常用的輔助檢查是「神經電學檢查」,可幫忙檢查是否有周邊神經壓迫的狀況,例如腕隧道症候群。
若有以下情形,則醫師會建議安排核磁共振或神經電學檢查:
- 有疑似脊髓壓迫的症狀,例如步態不穩、肌力明顯下降甚至肌肉萎縮
- 懷疑感染、腫瘤壓迫或神經發炎病變
- 保守治療4 ~ 6週症狀持續甚至惡化
頸椎神經根病變的治療方法
研究發現,40 ~ 80%的頸椎神經根病變病人可以透過保守治療達到完全恢復,只有少數病人需要開刀。
- 非類固醇消炎止痛藥 (NSAID)、肌肉鬆弛劑:短期使用幫助症狀緩解
- 口服類固醇:當頸椎神經根病變症狀太嚴重,可以短期使用
- 生活型態調整:避免會讓頸椎神經根壓迫惡化的習慣,例如低頭滑手機平板
- 固定:可短期使用頸圈固定,避免不當的姿勢動作,然而症狀改善後就要移除,以免持續使用反而讓肌肉無力
- 徒手運動治療:放鬆肩頸緊繃的肌筋膜,並做頸部活動、肌力及穩定協調度訓練
- 物理儀器復健治療:以頸椎牽引為主。頸椎牽引可以減少頸椎神經的壓力、伸展緊繃的肌肉,並且強化韌帶,減少突出的椎間盤對神經造成壓力。研究發現,相較於只做頸部運動訓練,運動加上頸椎牽引可以達到更好的疼痛減緩及功能改善,效果可以長達一年
- 超音波導引注射:經由超音波導引,復健科醫師可以精準注射、治療患處
- 神經阻斷術:將麻醉藥及消炎藥物注射到神經根或硬膜上空間(epidural space),減緩症狀
- 增生療法:以高濃度血小板血漿 (Platelet-rich plasma, PRP)或高濃度葡萄糖,注射到肌肉肌腱/韌帶/椎間盤等構造,重建正常的結構與生物張力

- 手術: 多數頸椎神經根病變病人可以透過保守治療達到完全恢復,然而下列情形會考慮手術治療
- 保守治療6 ~ 12週症狀沒有緩解甚至惡化
- 肌力下降逐漸嚴重
頸椎神經根病變的復健運動
- 頸部可以做向上、下、側彎、左右轉各個方向活動
- 手頂在頸部活動的方向上,互頂維持互不推開
- 每個方向維持10秒鐘,休息10秒鐘
- 一個循環做5次,一天做3個循環

- 趴著,臀部夾緊、背部核心用力,臉幾乎貼地,頸部放鬆
- 大拇指朝向天花板,手臂伸直向後高於肩膀高度,胸部不要離地
- 維持5 ~ 10秒鐘,再將手放下休息10秒鐘
- 一個循環做5次,一天做3個循環

- 正躺,一手抓彈力帶一端
- 將彈力帶往兩側拉到感覺肩胛骨緊繃
- 維持5 ~ 10秒鐘,再將手放下休息10秒鐘
- 一個循環做5次,一天做3個循環

- 將彈力帶固定在堅固處,兩手分別握彈力帶兩端,約在腰部高度
- 像划船將彈力帶向身體方向拉,想像將肩胛骨收縮把中間的筆固定住,維持兩秒再回到起始姿勢
- 一組包括兩次20 ~ 25個來回,兩次之間休息30秒,一天至少做3組

仁仁好關鍵
- 頸椎神經根病變以壓迫病變為主,包括頸椎退化及椎間盤突出
- 頸椎神經根病變的症狀包括
- 痠麻痛:主要在頸部、上肢、肩膀、上背部及前胸。前胸的麻痛有時會被誤以為是心肌梗塞或是乳房疾患
- 感覺異常:不一定會有,而且範圍不很明確,主因是頸椎神經支配的感覺區域互相重疊,例如A部位由B跟C神經共同支配,若B神經出問題,因為C的功能還在,所以A部位的感覺不會完全異常
- 上肢肌力下降
- 40 ~ 80%的頸椎神經根病變病人可以透過保守治療達到完全恢復,只有少數病人需要開刀
- 研究發現,相較於只做頸部運動訓練,運動加上頸椎牽引可以達到更好的疼痛減緩及功能改善,效果可以長達一年
- 超音波導引神經阻斷術是將麻醉藥及消炎藥物注射到神經根或硬膜上空間,可以減緩症狀;超音波導引增生療法:以高濃度血小板血漿 (Platelet-rich plasma, PRP)或高濃度葡萄糖,注射到肌肉肌腱/韌帶/椎間盤等構造,重建正常的結構與生物張力
- Radhakrishnan, K., Litchy, W. J., O’Fallon, W. M., & Kurland, L. T. (1994). Epidemiology of cervical radiculopathy. Brain, 117(2), 325–335.
- Weis, E. B. (1991). Abnormal magnetic-resonance scans of the cervical spine in asymptomatic subjects. The Journal of Bone & Joint Surgery, 73(7), 1113.
- Saal, J. S., Saal, J. A., & Yurth, E. F. (1996). Nonoperative Management of Herniated Cervical Intervertebral Disc With Radiculopathy. Spine, 21(16), 1877–1883.
- Fritz, J. M., Thackeray, A., Brennan, G. P., & Childs, J. D. (2014). Exercise Only, Exercise With Mechanical Traction, or Exercise With Over-Door Traction for Patients With Cervical Radiculopathy, With or Without Consideration of Status on a Previously Described Subgrouping Rule: A Randomized Clinical Trial. Journal of Orthopaedic & Sports Physical Therapy, 44(2), 45–57.
歡迎社群分享。如需全文轉載編輯,請與我聯絡
drpainlesstw@gmail.com,禁止修改文章內文,禁止商業使用,轉載必須註明原作者名稱並且附上原文連結。陳渝仁醫師保留著作權 © Yu-Jen Chen all rights reserved

小志是學校棒球隊的王牌投手,同時也是排球隊的主攻手,兩個運動都太在行反而讓小志不知道要專注在哪項運動比較好。
然而小志最近發現自己的球速開始下降,投球時肩膀有點緊繃,好像手臂不是自己的,甚至肩膀前面覺得痛;排球場上,小志手一抬高就好像卡住,沒辦法發揮拿手的高壓殺球。小志想起上次父親跌倒手用力抓旁邊的欄杆,結果造成「肩關節唇撕裂」,當時復健科醫師一聽到小志有在打棒球跟排球,還提醒小志如果肩膀前面不舒服,趕緊來檢查,有可能跟父親一樣肩關節唇撕裂。小志心想,父親是外傷,我又沒有跌倒撞到肩膀,怎麼可能會肩關節唇出問題呢?
「肩關節唇」是什麼?
肩關節就像是一顆球 (肱骨頭)放進碗中 (肩胛骨的肩窩),球在碗中滑來滑去就像肩膀往各個方向變換角度;然而肩窩是一個很淺的碗,因此肩窩的周圍有一圈纖維軟骨 – 肩關節唇 (glenoid labrum),增加肩窩的深度,不讓肱骨頭輕易滑出造成脫臼,此外也像是貼合良好的墊圈,分散肩關節的壓力。
肩關節是全身活動度最大的關節,因此穩定性極為重要,而肩關節唇對肩關節的穩定有很大的貢獻。肩關節唇除了讓肩窩的深度增加、包覆力更好、幫忙增強穩定度,更作為肌腱韌帶的附著處,而這些肌腱韌帶也跟肩關節的穩定性有很大的關聯。
然而附著在肩關節唇的肱二頭肌的長頭肌腱,反覆的伸展及收縮,可能造成肩關節唇的撕裂。
肩關節唇撕裂常見症狀包括:
- 肩膀前方緊繃、疼痛
- 肩膀在向外向後伸展時(例如投手往後舉臂的姿勢)像是卡住的感覺
- 投手的球速下降
要注意的是,單純肩關節唇撕裂的病人通常日常生活不受影響,而且睡覺時不會疼痛。若日常生活或睡眠時會疼痛,可能是其他狀況,例如旋轉肌肌腱炎或是肩夾擠症候群,也可能是肩關節唇撕裂合併其他肩部疾患,而這個情形並不少見。

為什麼會有肩關節唇撕裂?
肩關節唇撕裂的原因主要分成兩類:
- 長期做手臂過肩投擲或出力的動作,例如棒球投手、羽球選手、工作需要揮動鎚子敲擊物品。肩膀在向外向後伸展出力時會扭曲肱二頭肌的長頭肌腱,而肌腱附著在肩關節唇上,因此會造成對肩關節唇的壓力,長期下來可能使肩關節唇撕裂
- 急性的肩關節唇撕裂則源自外傷撞擊肩膀,或者突然用力抓握物品,例如跌倒時猛力抓支撐物,肱二頭肌肌腱急速收縮,可能將肩關節唇拉起造成撕裂

一分鐘判斷是不是肩關節唇撕裂
- 手臂伸直,向前抬高到肩膀高度,再向中線一些(內收10度),肩膀內轉到大拇指朝下
- 施測者將受試者的手往下壓,受試者抵抗維持
- 跟起始姿勢同,唯一差別在於大拇指朝天花板,再做一次測試
- 若第一次測試造成肩膀深部疼痛或有響聲,而第二次測試時減少或消失,就可能是肩關節唇撕裂

- 手臂伸直,向前抬高到肩膀高度,肩膀內轉到大拇指朝下
- 施測者將受試者的手往身體對側推
- 跟起始姿勢同,唯一差別在於大拇指朝天花板,再做一次測試
- 若第一次測試造成肩膀深部疼痛或有響聲,而第二次測試時減少或消失,就可能是肩關節唇撕裂

- 手臂伸直,向前稍微抬高
- 施測者將受試者的手往下壓,受試者抵抗維持
- 若疼痛,可能是肩關節唇撕裂或肱二頭肌肌腱病變

懷疑肩關節唇撕裂怎麼辦?
由於造成肩關節唇撕裂的原因很多,而且症狀很多時候並不明確,因此對醫師來說,診斷並不容易。
肩關節唇是纖維軟骨,因此X光無法看出來;最準確的診斷方式是核磁共振或診斷性關節鏡手術。復健科醫師常用的肌肉骨骼超音波在肩膀可以看到許多重要的肌腱韌帶,但是肩關節唇周圍有許多骨頭,讓超音波無法順利穿透顯像。
然而肌肉骨骼超音波在肩關節唇撕裂的診斷還是有用處。一則是肩關節唇撕裂常會合併其他病變例如旋轉肌肌腱撕裂,二則是若有肱二頭肌的病變或是脫位,就代表病人可能有肩關節唇撕裂。
此外,肌肉骨骼超音波可以輔助診斷性注射。如果將藥物注射至肩關節唇周圍及關節腔內可以使症狀緩解,也是暗示病人可能有肩關節唇撕裂。

肩關節唇撕裂的治療方法
由於肩關節唇撕裂手術的侷限性以及術後的恢復期相當長 (6 ~ 12個月),原則上會先從保守治療開始
- 非類固醇消炎止痛藥 (NSAID):非類固醇消炎藥可短期幫助急性止痛,但可能會延遲受傷組織的癒合,建議不要連續使用超過7天。
- 動作調整:避免會造成傷害的活動,例如投手投球、排球羽球殺球、錘子敲打肩膀高度之上的東西。
- 物理儀器復健治療:電療、深層熱療等儀器有止痛或加速組織修復的效果。
- 徒手復健治療:由治療師執行肌筋膜鬆動、軟組織按摩等技術。
- 超音波導引注射:經由超音波導引,復健科醫師可以精準注射、治療患處。可能使用的藥物如下:
- 類固醇:雖然類固醇可以快速消炎緩解症狀,但可能會減少纖維母細胞的生成,影響組織修復,因此不建議使用類固醇注射。
- 高濃度葡萄糖:利用高濃度葡萄糖刺激肩關節唇自我修復,優點是對身體不會有任何傷害,但理論上效果比起PRP會差些,且通常需要治療不只一次。
- 高濃度血小板血漿 (Platelet-rich plasma, PRP):相較於高濃度葡萄糖是刺激組織自我修復,PRP更進一步,直接將生長因子送到需要修復的組織。
- 羊膜萃取物:羊膜萃取物是較新的治療方法,富含胎膜中萃取出的生長因子、膠原蛋白、細胞激素等促進組織修復的物質。跟PRP最大的差別在於,年紀較大的人,自體PRP內含的生長因子及修復物質比不上年輕人,可能會影響治療效果,而羊膜萃取物是來自初生嬰兒的胎盤,因此生長因子跟營養物質不成問題,而胎膜是母體跟嬰兒之間的橋樑,自然沒有抗原排斥的問題,因而不用擔心異體組織的排斥。
- 手術:若以上保守治療都失敗,或者是高強度運動的運動員,就可能要考慮手術修補。
肩關節唇撕裂的復健運動
- 將彈力帶固定在堅固處,兩手分別握彈力帶兩端,約在腰部高度
- 像划船將彈力帶向身體方向拉,想像將肩胛骨收縮把中間的筆固定住,維持兩秒再回到起始姿勢
- 一組包括兩次20 ~ 25個來回,兩次之間休息30秒,一天至少做3組

- 將彈力帶固定在堅固處,兩手分別握彈力帶兩端,約在腰部高度
- 手肘打直,將彈力帶向身體方向拉,維持兩秒再回到起始姿勢
- 一組包括兩次20 ~ 25個來回,兩次之間休息30秒,一天至少做3組

- 腳踩彈力帶一端、手抓另一端
- 手往外上、出力拉彈力帶,抬高到腰部高度維持住
- 維持5 ~ 10秒算1次,10次算1組,一天至少做5~6組

- 將彈力帶一端固定在堅固處,手握另一端,約在腰部高度
- 手肘彎曲90度,上臂貼在身體側面
- 將彈力帶由身體外側拉向腹部
- 維持5 ~ 10秒算1次,10次算1組,一天至少做5~6組

- 將彈力帶一端固定在堅固處,手握另一端,約在腰部高度
- 手肘彎曲90度,上臂貼在身體側面
- 將彈力帶由腹部拉向身體外側
- 維持5 ~ 10秒算1次,10次算1組,一天至少做5~6組

什麼時候可以運動?
肩關節唇撕裂的復健計畫原則如下:
- 疼痛及傷害處理:休息、物理治療、增生注射治療等
- 活動度、本體感覺、肌力訓練
- 逐步運動,慢慢增加強度及頻率
- 回到競技賽場
每個人的受傷程度跟恢復時間都不一樣,循序漸進的復健治療再回到場上,才是長久之道。
仁仁好關鍵
- 肩關節像是一顆球 (肱骨頭)放進碗中 (肩胛骨的肩窩),然而肩窩是一個很淺的碗,因此肩窩的周圍有一圈纖維軟骨 – 肩關節唇 (glenoid labrum),增加肩窩的深度及穩定性
- 肩關節唇撕裂常見症狀包括:
- 肩膀前方緊繃、疼痛
- 肩膀在向外向後伸展時(例如投手往後舉臂的姿勢)像是卡住的感覺
- 投手的球速下降
- 長期做手臂過肩投擲或出力的動作,例如棒球投手、羽球選手、工作需要揮動鎚子敲擊物品
- 外傷撞擊肩膀,或者突然用力抓握物品,例如跌倒時猛力抓支撐物
- X光無法看到肩關節唇,最明確的診斷方式是核磁共振或診斷性關節鏡手術。肌肉骨骼超音波可以檢查周遭肌腱韌帶,以及輔助診斷性注射
- 由於肩關節唇撕裂手術的侷限性以及術後的恢復期相當長 (6 ~ 12個月),原則上會先從保守治療開始,包括超音波導引增生注射及復健運動治療
參考資料
- Maffet, M. W., Gartsman, G. M., & Moseley, B. (1995). Superior Labrum-Biceps Tendon Complex Lesions of the Shoulder. The American Journal of Sports Medicine, 23(1), 93–98
- McFarland, E. G., Tanaka, M. J., Garzon-Muvdi, J., Jia, X., & Petersen, S. A. (2009). Clinical and Imaging Assessment for Superior Labrum Anterior and Posterior Lesions. Current Sports Medicine Reports, 8(5), 234–239.
歡迎社群分享。如需全文轉載編輯,請與我聯絡
drpainlesstw@gmail.com,禁止修改文章內文,禁止商業使用,轉載必須註明原作者名稱並且附上原文連結。陳渝仁醫師保留著作權 © Yu-Jen Chen all rights reserved

為什會有鈣化性肌腱炎?
鈣化性肌腱炎,顧名思義就是天然的磷灰石(hydroxyapatite)堆積在肌腱中。先別覺得奇怪為什麼身體會長石頭,了解到像我們的骨頭其實就是鈣與磷結合形成的人體造石,那鈣化性肌腱炎就沒那麼奇怪了。

根據統計,有將近10%的人有肩膀鈣化性肌腱炎,不過其中一半的人沒有症狀,可能終其一生都不知道自己有鈣化性肌腱炎。
確切造成鈣化性肌腱炎的原因至今仍不清楚,一般認為比較可能是體質或是肌腱慢性退化造成,跟外傷或是肌腱受傷的關連不大。當肌腱內鈣化旁的組織發炎,造成肌腱內的壓力上升時,就可能造成疼痛。

1997年Uhthoff and Loehr提出將鈣化性肌腱分成四個時期:
- 形成期(formative phase):肌腱的一部分開始產生纖維骨化。
- 休眠期(resting phase):鈣化已經形成,但是跟我們相安無事不造成疼痛。
- 吸收期(resorptive phase):身體覺得不對勁,肌腱怎麼有鈣化異物,於是產生發炎反應、出動巨噬細胞想要把鈣化吸收掉,這個發炎反應就會造成疼痛,而巨噬細胞破壞鈣化的過程中,會有部分鈣化碎片四散到肌腱各處,如此天女散花般的散播發炎散播愛,也造成鈣化性肌腱炎的患者常會有「劇痛」的經驗。
- 後鈣化期(post-calcific phase):戰爭過後雲淡風輕,鈣化被從肌腱移除了,肌腱組織長回原先被鈣化佔據的領土,戰場只剩些許鈣化殘骸讓後人哀悼。
值得注意的是,不是每個鈣化性肌腱炎都會經歷上述四個階段,鈣化也有可能一直存在沒有被身體自然吸收。那究竟如何評估鈣化性肌腱炎呢?

風一般的疼痛
當疼痛來的太快就像龍捲風,讓你離不開暴風圈來不及逃,就一點都不浪漫,而是叫人畏懼了。
鈣化性肌腱炎的疼痛常常是痛與不痛交替,讓人不知道究竟是好還是沒好。然而有時突然發生的劇烈疼痛,絕對令人印象深刻,而發作常常是在夜間讓人痛醒,可能是因為部分鈣化漏到滑囊造成疼痛。如果不處理,這樣間歇的疼痛侵襲可能長達數年之久。
可以做一個簡單測試,看疼痛是否來自於肩部肌腱炎。如果自己出力肩膀由側面抬高會疼痛,而請他人抬高不會痛,就有可能是肌腱炎。這個測試是看疼痛來源是不是肌腱炎,並不代表一定是鈣化性肌腱炎,建議還是由醫師評估確切病因。

真相只有一個!
鈣化性肌腱炎是類似骨頭的高密度組織,所以X光確實可以發現鈣化的蹤跡,然而使用肌肉骨骼超音波診斷肩膀鈣化性肌腱炎會是更好的選擇。
第一,形成期的鈣化密度較低,X光不一定看得到。第二,鈣化性肌腱炎常伴隨周遭韌帶旋轉肌袖受傷或滑囊炎,肌肉骨骼超音波可以一併檢查。
至於要不要抽血看一下血中鈣離子濃度? 研究告訴我們,抽血對於鈣化性肌腱炎的診斷沒有明確幫助,就不用白挨一針了。
知道造成肩膀疼痛的兇手之後,就該進入治療程序了!

怎麼治療鈣化性肌腱炎?
若疼痛還沒到無法承受,一般會以保守治療開始,包括傳統的熱療電療以及運動治療,訓練肩關節及肩胛骨胸廓的協調性及肌力。若保守治療三到六個月疼痛持續,或者疼痛難耐,就要考慮下面兩個治療方法:體外震波跟超音波導引鈣化抽吸術。
受夠惱人的鈣化了!
就像不是每個戀曲都有美好回憶,不是每個治療都有令人滿意的結果。當初階的保守治療無明顯效果,就要進入進階治療。
- 體外震波 (Extracorporeal shock wave)
體外震波最廣為人知的應用是震碎腎結石,而同理鈣化性肌腱的鈣化也可以使用體外震波去震碎堅硬的鈣化。不過兩種是完全不同的震波,因此請不要要求復健科醫師幫你打肌腱鈣化時,順便把腎結石也打一下,拿明朝的劍斬清朝的官。
針對肌腱鈣化的震波並不是一次性的震碎,如果這樣,那大概要全身麻醉才能施作,不然病人會痛死。震波類似隔山打牛,將能量導入鈣化中,造成細部的結構崩解,讓身體可以逐漸將鈣化吸收並且促進組織再生、血管新生,不然原本身體根本拿堅固的鈣化沒轍。
因此體外震波的治療是分次執行,一般建議使用高能量震波、震波發數至少2000發、療程至少兩次,療程之間的間隔時間及是否要增加震波的施作次數,依個別病人狀況不一。
是不是打完震波後,鈣化一定會消失? 答案是不一定。但是研究顯示肩膀的疼痛與功能通常會有所改善,而我們要的不就是疼痛跟功能的改善嗎?打個比方,就像受過傷的疤痕,只要不影響生活,我們可以跟它和平共處,更何況鈣化藏在肌腱裡,還不會像疤痕影響美觀呢。

如果說體外震波是借力使力、隔山打牛,超音波導引鈣化抽吸術就是長驅直入、直搗黃龍。鈣化在超音波下無所遁形,醫師就可以在超音波導引下實施抽吸及藥物注射治療。
聽起來很痛? 放心,會先做局部麻醉才打針。針直接戳進鈣化,會不會很危險啊? 沒看到盲戳的話當然危險,但是有超音波導引,就像開了導航,針可以順順的前進鈣化。醫學研究也證明,超音波導引鈣化抽吸術是安全而有效的治療方法。


不是治療完就一勞永逸
復健科的疾病通常源於多重原因﹑需要按部就班的治療及復健,不像一些外科疾病簡單俐落,例如身體長了脂肪瘤,多半切除就告一段落了。
以鈣化性肌腱炎來說,即使經過震波或是超音波導引鈣化抽吸術治療,疼痛大幅改善,依然需要物理治療的評估及介入,回復肩關節的活動度及功能。
試想肩膀被鈣化發炎卡了一段時間,也已經習慣有些動作做了會痛,所以產生代償,因此需要重建肩關節的功能導回正軌。

陰魂不散的五十肩
記得次發性五十肩嗎? 鈣化性肌腱炎的鈣化顆粒如果滲入滑囊或是關節,可能造成肩關節囊的發炎沾黏,進而演變成次發性五十肩。因此不要放棄治療,以免變成更嚴重的肩關節沾黏。

回歸生活
如果你是從事需要肩膀出力的勞力工作者,或是重度使用肩關節的運動員(例如棒球投手),要等到工作或運動的動作中及動作後,都不會造成疼痛,才能從復健的療程畢業,因此復健的治療過程最後會經歷測試期,確定關節活動都沒問題,才能放心高飛唷!

仁仁好關鍵
- 鈣化性肌腱炎是天然的磷灰石堆積在肌腱,可能跟體質或是肌腱慢性退化有關。
- 肌肉骨骼超音波可以看到鈣化的形態及位置,X光檢查並非必要。
- 一般復健治療若無法顯著改善疼痛及功能,可以考慮體外震波或超音波導引鈣化抽吸術治療。
參考資料
- Uhthoff, H. K., & Loehr, J. W. (1997). Calcific Tendinopathy of the Rotator Cuff: Pathogenesis, Diagnosis, and Management. Journal of the American Academy of Orthopaedic Surgeons, 5(4), 183–191.
- Bannuru, R. R., Flavin, N. E., Vaysbrot, E., Harvey, W., & McAlindon, T. (2014). High-Energy Extracorporeal Shock-Wave Therapy for Treating Chronic Calcific Tendinitis of the Shoulder. Annals of Internal Medicine, 160(8), 542.
- Lanza, E., Banfi, G., Serafini, G., Lacelli, F., Orlandi, D., Bandirali, M., Sardanelli, F., & Sconfienza, L. M. (2015). Ultrasound-guided percutaneous irrigation in rotator cuff calcific tendinopathy: what is the evidence? A systematic review with proposals for future reporting. European Radiology, 25(7), 2176–2183.
歡迎社群分享。如需全文轉載編輯,請與我聯絡
drpainlesstw@gmail.com,禁止修改文章內文,禁止商業使用,轉載必須註明原作者名稱並且附上原文連結。陳渝仁醫師保留著作權 © Yu-Jen Chen all rights reserved

造成肩膀疼痛及活動限制最有名的是五十肩,然而根據統計,肩夾擠症候群才是造成最多肩膀疼痛的兇手,佔所有肩痛的三分之一。
多數肩膀疼痛的故事是這樣開始的: 感覺肩膀痛或是「夾到了」一下,只要肩膀動一動會改善,或是痛個一兩天好像就不痛了,於是沒放在心上。事實上,這個「夾到」的感覺,就表示有肩夾擠症候群(shoulder impingement syndrome)了,佔所有肩痛30~35%。
為什麼會有「肩夾擠」?
長時間 、重複做手高舉過肩的動作,是導致肩夾擠症候群的危險因子。例如「手上舉」搬運物品到高處,或是一般家庭主婦拿長柄刷洗窗戶、 伸手拿高櫃裡的物品、反覆舉手過肩的運動者…。因此不管你是從事一般工作、健身愛好者、或是運動員都可能罹患肩夾擠症候群;以運動員而言,自由式游泳選手、棒球投手、網球及排球選手等都是高風險族群。究竟肩夾擠要如何治療及預防呢?
手抬高及肩膀各個方向大角度的活動,需要旋轉肌袖(rotator cuff)、肱二頭肌等肌群的共同合作,若肩關節的穩定度不佳,可能造成肌腱擠壓到周遭組織(包括肩峰、喙突或韌帶),進而使類似緩衝墊的滑囊發炎,甚至肌腱損傷 。

身體為了避免肩膀內側肌肉(棘上肌; supraspinatous)被夾擠,會在抬手臂時,偷偷加上輕微聳肩的動作避開被夾擠,轉而召喚肩頸肌肉(斜方肌及提肩胛肌)幫忙。然而時間一久,棘上肌的使用量降低,肌力開始下降,反而肩頸肌肉幫忙的頻率越來越高,被拖下水幫忙久了,肩頸肌肉反而硬的跟石頭一樣,但是該工作的肌肉反而肌力不足。
肩夾擠發生在運動員身上的原因,多是過度與重複使用。運動員若有肩夾擠症候群而不處置,可能造成肩膀無力、慢性疼痛,甚至動作失衡影響運動表現。然而不只是運動員會有肩夾擠症候群,久坐辦公桌前的上班族,長期處在圓肩的姿勢,讓前胸肌力失衡(胸小肌緊繃、下斜方肌及前鋸肌肌力下降),也會使棘上肌滑過的通道狹窄,進而發生肩夾擠及肩頸緊繃。
若懷疑肩夾擠症候群,復健科醫師會以肌肉骨骼超音波檢查旋轉肌袖及滑囊等構造,確認是否已經造成發炎或肌腱撕裂,同時以超音波動態檢查旋轉肌袖通過肩峰下空間時,是否受到夾擠。X光不是必須,然而若懷疑肩峰的外型突出擠壓到旋轉肌袖,則醫師可能安排X光檢查。

口服藥、注射類固醇、高濃度葡萄糖和PRP可治痛
「終結疼痛」絕對是重要的第一步,若疼痛已經影響生活,而且物理儀器治療及口服消炎藥物效果不佳,醫師會使用超音波導引,精準將藥物注射到發炎的滑囊或肌腱附著處。傳統上,注射類固醇短期止痛的效果很好因而廣為使用,只要不長期重複施打,不必太過擔心類固醇的副作用。文獻指出,如果不使用類固醇,將高濃度葡萄糖注射到病灶處,也可以達到治療效果。
增生療法(prolotherapy)在肩夾擠症候群常使用的藥劑包括高濃度葡萄糖及高濃度自體血小板(Platelet-rich plasma; PRP),增生療法的好處是幾乎不必擔心任何副作用,因此可以是優先考慮的治療方式。若發現肌腱鈣化,體外震波可能可以減少疼痛並且增進功能。
先緩解疼痛,也才能讓病人盡快進入物理治療及運動訓練的階段。試想當你處於劇烈疼痛時,還要跟你說姿勢調整及運動指導等等議題,雖然重要但相信你也聽不進去吧。當疼痛獲得適當控制,治本的物理治療及運動訓練就要登場了!

三階段物理治療
針對肩夾擠的物理治療會分成幾個階段:
- 放鬆過緊或過度使用的肌肉
- 訓練提升肌力下降的肌肉
- 肩關節活動度訓練
首先在復健科醫師及治療師的專業指導下,做伸展及肌力訓練, 例如棘上肌;再者治療師可用徒手治療先放鬆過度使用或緊繃的肌群,再針對肌力下降的肌群施以肌力訓練。肩關節是活動度很大但穩定度相對差的關節,相關的肌群首重彼此的力量均衡與協調性,所以當太緊與過度使用的肌群被放鬆,而力量不夠的肌群的肌力也回復後,最後還需要做肩膀與肩胛骨的關節活動度訓練,喚醒並重建大腦與關節間溝通的「流暢度」。

運動訓練示意圖
1. 棘上肌的肌力訓練
方法一:腳踩彈力帶一邊、手抓另一邊,然後雙手往外上出力拉彈力帶,抬高到腹部高度維持住,維持十秒算一次,連續做十次算一組,一天至少做五到六組。

方法二:找牆壁當阻礙物,可以單邊操作而且隨時可練,訓練時間及組數同上述(圖三)。

2. 肩膀的活動度訓練
手向前抬高到九十度,在這個角度下,用手臂「畫圓圈」,順時針五圈加上逆時針五圈,做完後再向上抬高到一百二十度,同樣做順時針五圈加上逆時針五圈。


強化肌力是預防復發的最好方法
過肩(overhead)運動員若發生肩夾擠症候群,建議停止所有過肩投擲動作二到四週,接受物理治療及肌力訓練,訓練旋轉肌袖及肩胛穩定肌群,症狀緩解便可逐步恢復訓練。研究顯示,若早期接受完整復健訓練,95%的運動員可以回到受傷前的運動表現!
治療很簡單,但怎麼樣可以徹底遠離肩夾擠的噩夢?骨關節會受傷,不出兩個原因:意外或是肌力不夠。意外無法預防,但是我們可以超前部署增強肌力,減少受傷的機會!因此,適度且全面的訓練肩胛周邊相關肌群的活動度及肌力訓練,並且注意保持正確姿勢,是最基本而且最簡單的「保養」方式,讓運動員及久坐辦公桌前的上班族,都遠離肩夾擠症候群!
特別感謝:羅昌智物理治療師
- Steuri, R., Sattelmayer, M., Elsig, S., Kolly, C., Tal, A., Taeymans, J., & Hilfiker, R. (2017). Effectiveness of conservative interventions including exercise, manual therapy and medical management in adults with shoulder impingement: a systematic review and meta-analysis of RCTs. British Journal of Sports Medicine, 51(18), 1340–1347.
- Alvarez, C. M., Litchfield, R., Jackowski, D., Griffin, S., & Kirkley, A. (2005). A Prospective, Double-Blind, Randomized Clinical Trial Comparing Subacromial Injection of Betamethasone and Xylocaine to Xylocaine alone in Chronic Rotator Cuff Tendinosis. The American Journal of Sports Medicine, 33(2), 255–262.
- Kvalvaag, E., Brox, J. I., Engebretsen, K. B., Soberg, H. L., Juel, N. G., Bautz-Holter, E., Sandvik, L., & Roe, C. (2017). Effectiveness of Radial Extracorporeal Shock Wave Therapy (rESWT) When Combined With Supervised Exercises in Patients With Subacromial Shoulder Pain: A Double-Masked, Randomized, Sham-Controlled Trial. The American Journal of Sports Medicine, 45(11), 2547–2554.
(本文同步刊登於康健網站)
歡迎社群分享。如需全文轉載編輯,請與我聯絡
drpainlesstw@gmail.com,禁止修改文章內文,禁止商業使用,轉載必須註明原作者名稱並且附上原文連結。陳渝仁醫師保留著作權 © Yu-Jen Chen all rights reserved

五十肩名稱的由來
「五十肩」這個名詞在醫學界很獨樹一格,沒有其他疾病以疾病好發年齡作為名稱。話說從頭,「五十肩」這個名稱來自日本,古早的日本人發現一件神秘的事:五十歲左右的人,特別容易有肩膀疼痛及活動度侷限的問題,然而多數找不到原因,因此就把這個疾病稱為五十肩。
西醫稱五十肩為冷凍肩 (frozen shoulder)或是沾黏性肩關節囊炎 (adhesive capsulitis),官方定義是:「漸進性的肩關節疼痛與活動角度受限,影像上除了骨質密度減低之外無任何異狀。」
定義好複雜,是不是覺得有看沒有懂?翻成白話文,就是肌肉肌腱韌帶等等都檢查過後,都沒有發現特別的異常,所以是原因不明的肩關節疾病。
那麼到底五十肩病人的肩關節發生什麼事呢?

五十肩怎麼來的?
西醫給五十肩的官方名稱是:沾黏性肩關節囊炎;肩關節其實是一個被關節囊包覆的空間,當關節囊內跟周遭的韌帶發炎產生沾黏,然後黏在一起相親相愛、無法動彈,就會有疼痛及肩關節活動度變差的情形。
五十肩可以分成原發性跟次發性;原發性五十肩的的意思是,不知不覺肩關節囊內逐漸發炎,但是發生原因不明,其實很多疾病是現代醫學無法完整解釋的,所以不要覺得奇怪,當你問醫師為什麼會生病的時候,醫師常常說:「我也不知道」,表示這個醫師是誠實的。不過確實有些族群會特別容易得到五十肩,研究顯示糖尿病患者得到五十肩的機率較高也可能較早,而且比一般人更容易雙肩都罹患五十肩。
次發性五十肩則是先有一個前因,例如外傷或是肌腱撕裂,而肩關節囊的發炎是後果 (延伸閱讀:還沒五十歲也會得五十肩? ),治療上跟原發性五十肩的不同在於,醫師也會處理前因,例如以增生療法治療肌腱撕裂,而肩關節囊沾黏的處理則與原發性五十肩相同。
五十肩常見的初期症狀是持續性的疼痛(特別是晚上),之後發生因為肩關節囊沾黏造成的活動度受限。可以做幾個簡單的動作來檢測:
如果以上動作做起來覺得卡卡的,就可能需要找你信任的醫師聊聊評估一下是否有五十肩了。

到底是不是五十肩?
在醫療影像檢查氾濫的今天,許多病人似乎沒有帶著X光或是電腦斷層等檢查單離開診間就悵然若失,彷彿生命有了缺憾。
以五十肩來說,診斷還真的不一定需要影像檢查,其實根據病史跟症狀,醫師就可以做出診斷了。如果要說,骨骼肌肉超音波檢查會是最有幫助的,可以幫助醫師確認是不是合併肌腱炎或是肌腱鈣化等問題。
因為有些肩膀疾病會跟早期五十肩類似,因此可以利用骨骼肌肉超音波確認。也有一些研究顯示,五十肩的病人可能在超音波檢查發現喙肱韌帶 (coracohumeral ligament)增厚或是二頭肌腱炎。
簡而言之,骨骼肌肉超音波可以幫助醫師更精確的確認,你到底是單純的五十肩,還是其他長得像是五十肩的疾病。至於X光或是電腦斷層等進階檢查,多數時候是不需要的,因此請不要為難你的醫師,一定要開立檢查接受輻射照射治療。

不治療也會好,但是……
傳統上,原發性五十肩可以分成三期:
站著痛、躺著痛、什麼姿勢都痛,連晚上睡覺不動都會痛,是最讓人痛苦的時期。主要的原因是肩關節囊內的發炎造成疼痛,而因為關節活動會痛,身體會徵召上背及肩胛的肌肉幫忙調整姿勢,久而久之,來幫忙的肌群也酸痛了,因此這個時期常常是裡面的肩關節囊痛、外面的肌肉也痛,所以怎麼動都痛。
肩關節囊發炎久了就像膠水一樣,內部空間黏在一起形成沾黏,因此活動度越來越差,就像關節被冰凍無法動彈,這也是「冰凍肩」名稱的由來。這個時期,肩關節的疼痛不像第一期那麼嚴重,反而可能讓人誤以為五十肩已經隨風而逝,但其實它依然如影隨形。
解凍期顧名思義,表示冰凍肩要融化了!一般來說從五十肩症狀開始直到解凍期完成,大約要五個月到兩年不等的時間。所以五十肩放著不理他,自然而然就會好,也不需要處理,是嗎?
答案是:介於是跟不是之間。
研究指出如果讓五十肩自然的「冰凍」再「解凍」,有高達40%的五十肩病患,會殘留部分症狀而且影響肩膀功能甚巨很多年,特別是若同時有糖尿病,五十肩的病程會拖得更長也更難治療。
所以理想很豐滿,現實很骨感,就算雖然理論上五十肩不理它也會自己好,但現實是很多人一直等不到完全康復、活動自如的肩膀。此外,五十肩初期疼痛難耐跟中期的活動受限會影響生活品質,難道真的要不理它,放給它痛、放給它沾黏,過著連梳頭跟穿脫衣服都有困難的生活嗎?我們可以透過治療,讓五十肩快些離你而去,還你無痛、活動不受限的肩膀。

醫師,我想快點好!
五十肩的坊間治療方法之多、之神奇已經是鄉野奇談等級,巷口沒有招牌的小屋藏著不世出的高手,一發力就讓你的肩膀完好如初生嬰兒⋯⋯我不能否認絕世高手存在的可能,但畢竟少林掃地僧是少數,作為復健科醫師,我能跟你分享的是,根據最新科學文獻,證據力最強的治療方法。
傳統的五十肩物理治療包含三個部分:
- 物理儀器:包括熱療、電療及雷射光療等,目的是止痛及加速深層組織的循環修復。
- 徒手治療:由醫療人員執行,包括被動將肩關節囊沾黏拉開及肌筋膜放鬆等手法。
- 主動肩部運動:使用器具或場域輔助肩膀做主動活動,最經典的是爬牆螞蟻上樹。
怎麼樣可以好的最快?
科學佐證的答案是:肩關節囊擴張術 + 物理治療 + 居家復健運動。
什麼是肩關節擴張術呢?如果把肩關節囊內的發炎沾黏想像成蜘蛛網,肩關節擴張術就是將大量的生理食鹽水及藥物打進肩關節,將蜘蛛網(發炎及纖維組織)沖開,因此能快速止痛及恢復部分肩膀活動度。遠古沒有肌肉骨骼超音波的年代,醫師憑著多年經驗累積的手感將藥物打入肩關節囊;在精準醫療當道的今天,復健科醫師會使用超音波導引,將藥物準確注射入肩關節囊。雖然麻煩點,我會選擇用超音波導引執行肩關節囊擴張術,看著藥物確實流入病人的肩關節囊,我晚上才睡得安穩。
然而肩關節擴張術治療之後還沒結束,要搭配上述的物理治療及居家復健運動,加速恢復。
2022年4月權威的英國醫學期刊(British Medical Journal)發表一篇研究,發現肩關節囊擴張術搭配循序漸進的物理治療,治療五十肩的效果跟開刀及全身麻醉下拉開肩關節沾粘的成效相當。然而肩關節囊擴張術+物理治療簡單安全,也少去開刀的不適及風險,因此肩關節囊擴張術 + 物理治療 + 居家復健運動可作為五十肩的第一線治療。

拉到痛,才有效?
一個關於五十肩常見的迷思是:
「五十肩卡住就是要把他拉開啊!拉到痛才有效!」
事實上,早期的五十肩是以發炎疼痛為主,治療目標是先止痛,透過超音波導引肩關節囊擴張術、止痛藥或是熱療電療都可以,君不見病人做什麼姿勢都痛,再拉保證跟你翻臉,更重要的是,並沒有科學證據佐證這樣硬拉的效果。
隨著五十肩進入中晚期的沾黏階段,被動關節牽拉的有他的重要性,但有很多方法可以相對無痛的執行關節牽拉,不一定要「No pain, no gain」。

請你跟我這樣動,戰勝五十肩!
醫師跟治療師都為你的肩膀努力了,請你回家後也自己加油,別說我不想努力了,好嗎?
從以下四個動作開始,每次5 ~ 10秒,每回做10次,一天至少做2 ~ 3回。
1. 手肘靠著桌子,往外滑動
一二三
2. 手腕及手心靠著牆面,身體往另一側轉,做肩關節向外轉的動作
一二三
3. 背靠牆面,手肘靠牆,手背放臀部做稍息姿勢,手肘往後頂,做肩關節向內轉的動作
一二三
4. 坐旋轉椅上,手舉高、手掌靠牆面,身體往牆面的另一側轉
一二三
當活動度慢慢改善,就要進階到下面的運動訓練了,每回做到覺得有一點累,一天至少做2-3回
5. 手握彈力帶,將彈力帶由身體前面向下拉,再維持一定力道讓彈力帶回到原位
6. 手握彈力帶,將彈力帶由身體側面向下拉,再維持一定力道讓彈力帶回到原位

仁仁好關鍵
- 五十肩的復原之路相對漫長,最重要的是找到你信任的復健科醫師及治療師,討論治療計劃。
- 五十肩可以分成原發性跟次發性:原發性五十肩是不明原因,逐漸發生的肩關節發炎;次發性五十肩則是有一個前因,例如外傷或是肌腱撕裂。
- 五十肩的診斷不一定需要影像檢查,醫師主要根據病史跟症狀診斷。骨骼肌肉超音波可以幫忙醫師排除其他表現像五十肩的疾病。
- 科學佐證有效的五十肩治療:肩關節囊擴張術 + 物理治療。
- 超音波導引肩關節囊擴張術可以準確將藥物注射入肩關節囊。
參考資料
- St Angelo JM, Fabiano SE. Adhesive Capsulitis. [Updated 2020 Oct 27]. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2020 Jan-. Available from: https://www.ncbi.nlm.nih.gov/books/NBK532955/
- Bianchi, S., Martinoli, C., Abdelwahab, I. F., Baert, A. L., Derchi, L. E., Rizzatto, G., Valle, M., & Zamorani, M. P. (2007). Ultrasound of the Musculoskeletal System (Medical Radiology) (2007th ed.). Springer.
- Hand, C., Clipsham, K., Rees, J. L., & Carr, A. J. (2008). Long-term outcome of frozen shoulder. Journal of Shoulder and Elbow Surgery, 17(2), 231–236.
- Mun, S. W., & Baek, C. H. (2016b). Clinical efficacy of hydrodistention with joint manipulation under interscalene block compared with intra-articular corticosteroid injection for frozen shoulder: a prospective randomized controlled study. Journal of Shoulder and Elbow Surgery, 25(12), 1937–1943.
- Carette, S., Moffet, H., Tardif, J., Bessette, L., Morin, F., Frémont, P., Bykerk, V., Thorne, C., Bell, M., Bensen, W., & Blanchette, C. (2003). Intraarticular corticosteroids, supervised physiotherapy, or a combination of the two in the treatment of adhesive capsulitis of the shoulder: A placebo-controlled trial. Arthritis & Rheumatism, 48(3), 829–838.
歡迎社群分享。如需全文轉載編輯,請與我聯絡
drpainlesstw@gmail.com,禁止修改文章內文,禁止商業使用,轉載必須註明原作者名稱並且附上原文連結。陳渝仁醫師保留著作權 © Yu-Jen Chen all rights reserved

打字時大拇指、食指、中指、或無名指有麻痛、針刺或緊繃感?
騎機車或開車時也有一樣的症狀?
現在連拿鑰匙開門都鈍鈍的,手指不聽使喚?
甚至晚上睡到一半還會麻痛到醒來,必須甩手或搓揉手腕手指才會舒服一些嗎?
如果你有以上的症狀,你很有可能得到「腕隧道症候群 (carpal tunnel syndrome)」了!
什麼是「腕隧道症候群」?
腕隧道是由下方為腕骨、上方為橫腕韌帶 (transverse carpal ligament),加上九條肌腱環繞而成的通道,而這個通道是為了讓支配部分手部感覺及動作的「正中神經 (median nerve)」通過。正中神經由腋下的臂神經叢分出,一路往手掌前進,支配大拇指、食指、中指及部分無名指的感覺,以及部分運動功能 (以拇指為主)。
若腕隧道的空間變狹窄,可能會壓迫到正中神經,造成大拇指、食指、中指及部分無名指(不一定全部,可能部分手指受影響)感覺麻木、灼熱、脹痛或緊繃感,甚至大拇指無力,拿東西都拿不穩,嚴重時可能造成大拇指下方的魚際肌 (thenar muscle)萎縮,相較於另一隻手,變得比較小。很多人手部的症狀麻痛脹刺症狀在夜晚會特別明顯,甚至不舒服到醒來好幾次,甩甩手、搓揉手腕手指或是泡一下溫水,症狀就緩解然後繼續睡,原因通常是睡眠的姿勢,可能造成手腕的壓迫 (例如手放在頭下方),然而值得注意的是,夜晚被腕隧道症狀干擾睡眠的情況越嚴重,通常代表腕隧道症候群越嚴重。
我們常在說神經壓迫 (例如被說到爛掉甚至積非成是的坐骨神經痛),而腕隧道症候群就是最常見的周邊神經壓迫,造成腕隧道狹窄壓迫正中神經的原因很多,多數跟生活習慣或工作有關,因此我在診間常跟病人說,我們治療有分治標跟治本,治療你的症狀例如疼痛是醫師的工作,但是要避免病症再發,是治本的工作,這個需要醫病雙方一起努力;一起找到病因,然後修正造成疾病的罪魁禍首。

為什麼我會有腕隧道症候群?
據統計,每一百個人就有1到5個人受腕隧道症候群所苦,女性比男性多,發生的時間多是中年之後。孕婦得到腕隧道症候群的比例偏高,不過主要跟懷孕時的水分滯留及水腫有關,生產完之後多半會緩解。
腕隧道症候群應該避免手腕及手指需長時間做重複動作,以及手腕長時間維持同一姿勢,而腕隧道症候群的高風險族群包括:
- 長時間開車
- 機車族
- 電腦前打字整日
- 手機重度使用者
- 工作需使用快速震動的器具,例如電鑽
- 手在低溫下工作
- 有慢性疾病例如糖尿病,或是酗酒
以上動作都可能造成腕隧道的肌腱韌帶發炎,使腕隧道內的壓力變大,進而壓迫到正中神經。
腕隧道症候群的嚴重度基本上是由症狀評估,不一定需要影像或特殊檢查:
➤輕度:大拇指、食指、中指及部分無名指有麻痛痠脹感,但保有感覺功能,拇指力量不受影響,症狀不會影響睡眠也不會影響日常生活。
➤中度:大拇指、食指、中指及部分無名指除了麻痛痠脹感,部分感覺功能喪失,症狀偶爾影響睡眠,日常生活的手部動作受到一些影響但基本上可以自己做多數事情。
➤重度:除了感覺功能影響,拇指的運動功能也受到影響,症狀時常影響睡眠,更讓許多日常生活動作受影響。看到這裡有沒有心頭一驚,現代人哪一個不是重度使用電腦跟手機,自己會不會也有腕隧道症候群呢?

一分鐘判斷是不是腕隧道症候群
我們做三個動作快速評估有沒有腕隧道症候群:
- 雙手手背互貼,手指朝下,手腕跟前臂呈90度。
- 維持這個姿勢至少60秒,如果產生跟平常類似的手指麻痛症狀就提前停止測試,表示可能是腕隧道症候群。

- 雙手手掌互貼,手指朝上,手腕跟前臂呈90度。
- 維持這個姿勢至少60秒,如果產生跟平常類似的手指麻痛症狀就提前停止測試,表示可能是腕隧道症候群。

- 手腕的手心側,可以摸到兩條平行而且硬硬的肌腱,正中神經就走在兩條肌腱中間。
- 手指輕敲肌腱中間的正中神經,如果產生跟平常類似的手指麻痛症狀,表示可能是腕隧道症候群。

三個測試裡面,有越多個測試讓你產生跟平常類似的症狀,你有腕隧道症候群的機會就越大,建議及早至復健科門診接受診斷。
得了腕隧道症候群怎麼辦?
復健科醫師會做詳細的身體檢查,評估是否是腕隧道症候群,以及如果是的話,是否有嚴重到造成肌肉萎縮。許多疾病,例如頸部神經壓迫、臂神經壓迫及旋前圓肌症候群等,都可能會有類似腕隧道症候群的症狀,這也是復健科醫師會為你評估的部分。
復健科醫師同時會使用肌肉骨骼超音波檢查正中神經,若正中神經被壓迫,超音波可能會看到腫脹的正中神經,而且神經的型態也會跟平常的形狀不一樣,喪失正常神經的蜂巢形狀。此外,若是肌腱韌帶發炎增厚或是局部囊腫造成神經壓迫,肌肉骨骼超音波下也會發現異狀。
神經電學檢查 (俗稱肌電圖),可以輔助診斷腕隧道症候群的嚴重度,另外可以幫忙醫師評估除了正中神經的壓迫,是不是還潛藏其他問題,例如頸部神經壓迫或是多發性神經病變等狀況,也可以作為手術前的評估依據。然而要注意的是,神經電學檢查是診斷腕隧道症候群的工具之一,某些情況需要但並不是一定必要,要視臨床狀況而定,其實多數的腕隧道症候群,在醫師的診察及超音波檢查後,就大致有方向,可以進入接下來治療的階段了。

腕隧道症候群的治療方法
腕隧道症候群若不治療,可能從偶爾有症狀,變成整天持續都有症狀、感覺異常惡化及肌力下降,甚至造成肌肉萎縮,影響日常生活。因此當症狀來敲門,請不要把它當作房間裡的大象視而不見,及早接受診斷及治療,不要讓腕隧道症候群每天晚上提醒你它的存在!
- 動作調整:最重要的一環。避免手腕及手指重複性工作的強度與頻率,否則邊治療邊受傷,很難完全痊癒。
- 手腕輔具:腕隧道症候群的輔具是將手腕固定在手腕稍微往手背伸展的位置,輔具的手心側有板子擋住,避免手腕過度往手心方向彎曲,造成腕隧道的壓迫。睡覺時要戴著,工作時如果可以的話盡量戴著比較好,戴著輔具覺得動作卡卡是正常的,因為輔具的作用就是阻擋你做出壓迫腕隧道的手腕彎曲動作。

- 維生素B6:口服維生素B6補充對於腕隧道症候群的幫助不明確,但是如果合併其他神經疾患,例如頸部神經壓迫,可能會幫忙神經修復。
- 非類固醇消炎止痛藥:可暫時止痛消炎,但對治療腕隧道症候群沒有特別幫助。
- 物理儀器復健治療:治療用超音波、低能量雷射、電療等儀器有止痛及加速神經及軟組織修復的效果。
- 徒手復健治療:由治療師執行腕骨復位、韌帶伸展或是軟組織按摩等技術。
- 超音波導引注射:經由超音波導引,復健科醫師可以精準注射、治療患處:
1. 類固醇:可以快速緩解疼痛,短期效果很好,但研究發現,類固醇注射平均只能緩解症狀1到3個月,之後就打回原形;更重要的是,正中神經周圍都是重要的肌腱韌帶,類固醇可能會使這些軟組織脆化,強度下降,長期來說不是好事。
2. 神經解套術:既然腕隧道症候群是正中神經受到壓迫,那我們用藥物把正中神經周圍沾黏的組織沖開,讓正中神經自由自在不被壓迫,是不是事情就解決了呢? 託肌肉骨骼超音波解析度越來越好,以及越來越多的新文獻證據,上述的做法叫做「神經解套術」,已經被認可為治療腕隧道症候群有效的方法之一,也是目前臨床常用的治療方法。研究顯示,使用葡萄糖水執行腕隧道症候群神經解套術,半年後追蹤,症狀跟手部功能改善都比打類固醇更好,而副作用可以說幾乎是零。不過,神經解套術目前是自費項目,你可能會想,不過就是打葡萄糖水,為什麼要收費!葡萄糖水確實不貴,但是導引用的超音波機器所費不貲,而醫師也要經過千錘百鍊才能為你執行這個技術,試想你自己買豬肉拿去鼎泰豐叫師傅做小籠包,叫鼎泰豐算便宜一點,這樣好嗎……?
- 手術:當上述的保守治療失敗,或是一開始的正中神經壓迫就是跟創傷有關,就會考慮手術治療,將壓迫正中神經的組織切開。
腕隧道症候群的復健運動
以下是兩組居家可以做的腕隧道症候群復健運動,要特別提醒的是,做兩組運動活動途中如果引發手麻痛的症狀,表示壓迫到正中神經,就要立即停止。
-
- 手握拳
- 手指伸直
- 手指往手背方向伸展
- 大拇指打開
- 回到手握拳姿勢再做一次
- 一個循環做3次,一天至少做3個循環

- 五指伸直併攏
- 末端指節向下勾,像是鉤子
- 手指碰手心
- 手指跟手掌呈90度,像是鳥嘴
- 回到五指伸直併攏再做一次
- 一個循環做3次,一天至少做3個循環

仁仁好關鍵
- 腕隧道是由下方為腕骨、上方為橫腕韌帶 (transverse carpal ligament),加上九條肌腱環繞而成的通道,正中神經由此通道走向手掌手指,當腕隧道內壓力變大壓迫到正中神經,就是腕隧道症候群
- 腕隧道症候群的症狀主要是大拇指、食指、中指及部分無名指的感覺麻木、灼熱、脹痛及緊繃感(不一定是上述三指半全部有症狀,可能部分手指有症狀),甚至大拇指無力,拿東西都拿不穩,嚴重時可能造成大拇指下方的魚際肌 (thenar muscle)萎縮。
- 很多人手部的症狀麻痛脹刺症狀在夜晚會特別明顯,甚至不舒服到醒來好幾次,甩甩手、搓揉手腕手指或是泡一下溫水就會比較好。
- 超音波導引神經解套術是近年發展出的治療技術,以打針的方法撥開正中神經周圍的沾黏組織,相較於傳統的類固醇注射,效果更好也更少副作用。
參考資料
- Marshall, S. C., Tardif, G., & Ashworth, N. L. (2007). Local corticosteroid injection for carpal tunnel syndrome. Cochrane Database of Systematic Reviews.
- Wu, Y. T., Ke, M. J., Ho, T. Y., Li, T. Y., Shen, Y. P., & Chen, L. C. (2018). Randomized double-blinded clinical trial of 5% dextrose versus triamcinolone injection for carpal tunnel syndrome patients. Annals of Neurology, 84(4), 601–610.
- Michlovitz, S. L. (2005). Is There a Role for Ultrasound and Electrical Stimulation Following Injury to Tendon and Nerve? Journal of Hand Therapy, 18(2), 292–296.
- Padua, L., Padua, R., Aprile, I., Pasqualetti, P., & Tonali, P. (2001). Multiperspective follow-up of untreated carpal tunnel syndrome: A multicenter study. Neurology, 56(11), 1459–1466
歡迎社群分享。如需全文轉載編輯,請與我聯絡 drpainlesstw@gmail.com,禁止修改文章內文,禁止商業使用,轉載必須註明原作者名稱並且附上原文連結。陳渝仁醫師保留著作權 © Yu-Jen Chen all rights reserved

復健科包山包海,最廣為人知的是骨關節疼痛治療、運動醫學、增生療法、小兒早期療育等。擅長運動醫學的復健科醫師已是少數,而專精兒童及青少年的運動醫學的復健科醫師更為難得,因為孩子不是小大人,成長中的身體要注意的面向遠比成人來得多。
兒童及青少年的運動醫學不只有運動傷害治療,以運動促進孩子的成長、讓孩子長到他應有的高度,並且避免運動傷害,更是重中之重。
透過運動幫忙小孩長高
小孩長高三要素包括睡眠、營養、運動。相信每個家長都知道,然而確切來說,要怎麼運動才能幫助小孩長高呢?小孩不是小大人,尤其在生長發育期,運動要注意的事項跟成年人不盡相同,同時也因為生長板相較於肌腱韌帶,是較為脆弱的組織,更要注意運動傷害的發生。
孩子的運動有以下需特別注意的點:
- 運動之間的休息時間
- 動作的確實度
- 肌力、重量訓練的重量及組數調整,以免傷害生長板
- 多種類、多面向的運動類型
- 平衡及協調度訓練
- 依成長調整訓練內容
醫師能為小孩做什麼?
專精兒童及青少年運動醫學的醫師會針對各年齡層的孩子設計身體能承受而且能輔助長高的運動,以避免運動傷害;若有運動傷害的疑慮時,以肌肉骨骼超音波確認生長板、肌腱、韌帶等組織。
簡而言之,在孩子成長的路上,醫師能為孩子做的事情有:
- 設計該年齡孩子的長高輔助運動
- 肌肉骨骼超音波評估運動傷害
- 孩子不一定只有長高的問題,同時要評估孩子全面的身心發展
結論
每個孩子都是獨一無二的。經過兒童內分泌醫師的評估後,小孩長高若需要運動療程的介入,專精兒童及青少年運動醫學的醫師及治療師教練團隊,會為孩子打造量身訂做的運動課程,即使有運動傷害,也會早期以肌肉骨骼超音波為孩子評估,並且以復健儀器或徒手治療讓孩子不受運動傷害所苦,快快樂樂、健健康康的長大。
Scroll to top
官方網站設計
, 設計品牌
, 台北品牌設計
, 台南品牌設計
, 品牌設計
, LOGO設計
, 台北LOGO設計
, 台南LOGO設計
, 名片設計
, 台北名片設計
, 台南名片設計
, CIS企業識別設計
, 設計LOGO
, 台北設計LOGO
, 台南設計LOGO
, 視覺設計
, 網頁設計
, 台北網頁設計
, 台中網頁設計
, 台南網頁設計
, 高雄網頁設計
, 網站設計
, 台北網站設計
, 台中網站設計
, 台南網站設計
, 高雄網站設計
, 官網設計
, 台北官網設計
, 台中官網設計
, 台南官網設計
, 高雄官網設計
, 公司官網設計
, 形象官網設計
, 產品官網設計
, 響應式網頁設計
, 響應式網站設計
, 公司網頁設計
, 教會網站設計設計
, 婚攝
, 婚禮攝影
, 婚紗攝影
, 婚攝推薦
, 美式婚禮攝影
, 美式婚紗攝影
, 孕婦寫真
, 親子寫真
, 家庭寫真
, 美式風格婚紗攝影
, 美式風格婚禮攝影
, 台北美式婚禮攝影推薦
, 網站設計
, 網頁設計
, 響應式網頁設計
, SEO最佳化
, SEO搜尋引擎最佳化
, 血壓量測
, 腕式血壓計
, 全自動手臂式血壓計
, 心房顫動偵測
, 體溫計
, 耳溫槍
, 額溫槍
, 熱敷墊
, 電毯
, 中風
, 高血壓
, 血壓計
, 血壓計推薦
, 血壓計品牌
, 歐姆龍
, 百靈
, 台北親子寫真
, 台南親子寫真
, 台中親子寫真
, 高雄親子寫真
, 台北兒童寫真
, 台南兒童寫真
, 台中兒童寫真
, 高雄兒童寫真
, 台北親子寫真推薦
, 台南親子寫真推薦
, 台中親子寫真推薦
, 高雄親子寫真推薦
, 台南家庭寫真
, 台中家庭寫真
, 高雄家庭寫真
, 台南全家福
, 台中全家福
, 高雄全家福
, 婚攝
, 台南婚攝
, 婚禮攝影
, 自助婚紗
, 台南婚禮攝影
, 台南婚禮攝影推薦
, 新秘
, 新娘秘書
, 新娘造型
, 高雄新秘推薦
, 台北新秘推薦
, 新秘Yuki
, 白色夢幻新秘Yuki
, 新娘秘書Yuki
, 新娘助理
, 高雄新秘
, 台北新秘
, 婚禮婚紗造型
, 新娘妝髮造型
, 新秘彩妝造型
, 自助婚紗造型
, 台北新娘秘書推薦
, 高雄新娘秘書推薦
, 花草風造型
, 自然風格造型
, 室內香氛
, 居家香氛
, 房間香氛
, 空間香氛
, 香氛蠟燭
, 香氛精油
, 居家香精
, 精油香氛
, 居家香氛擴香
, 香氛蠟燭推薦
, 房間香氛推薦
, 香氛品牌推薦
, 嚴選香氛
, 香氛推薦
, 精油推薦
, 高雄葬儀社
, 高雄生命禮儀
, 高雄殯葬服務
, 屏東葬儀社
, 屏東生命禮儀
, 屏東殯葬服務
, 寵物氧氣機
, PetO2 寵物氧氣機
, 寵物製氧機
, 寵物專用氧氣機
, 狗用氧氣機
, 貓用氧氣機
, 犬貓氧氣機
, 婚禮顧問
, 婚顧
, 婚禮企劃
, 婚禮主持
, 雙語婚禮主持
, 英文婚禮主持
, Wedding mc
, Wedding Planner
, Bilingual Wedding
, Wedding mc in Taiwan
, Wedding mc in Taipei
, Wedding Planner in Taiwan
, Wedding Planner in Taipei
, Bilingual Wedding mc in Taiwan
, Bilingual Wedding mc in Taipei
, 婚禮顧問推薦
, 婚禮企劃推薦
, 木地板
, 窗簾
, 壁紙
, IoT資安
, 303645
, RED Cybersecurity
, 18031
, an ninh mạng
, 婚禮企劃
, 婚禮規劃
, 婚禮主持
, 抓周企劃
, 慶生派對企劃
, 尾牙春酒企劃
, 文定儀式規劃
, 迎娶儀式規劃
, 結婚儀式規劃
, 台北婚禮顧問
, 新北婚禮顧問
, 高雄牙醫
, 高雄根管治療
, 高雄根尖手術
, 高雄牙醫師
, 寵物保健
, 寵物關節
, 貓咪保健
, 狗狗保健
, 寵物腸胃
, 寵物皮膚保健
, 美白膠囊
, 白蕃茄
, 冰晶蕃茄
, 白蕃茄膠囊
, 美白食品
, 美白錠
, 團體服
, 禮儀公司
error: Content is protected !!

























































































